Zespół jelita drażliwego – bagatelizowana choroba
IBS. ZJD. Zespół jelita drażliwego. Nazwa, która przewija się często w gabinetach lekarskich, między pacjentami, w mediach, szczególnie tych związanych ze stanem zdrowia. Nie mówi niczego i jednocześnie mówi bardzo wiele.
Nie mówi niczego, bo czym jest taki zespół? To najczęściej niestety taki worek, do którego wrzucamy wszystko, co nie ma innej etykietki, co nie jest żadną oczywistą chorobą układu pokarmowego. Ale gdy spojrzymy z drugiej strony – mówi bardzo wiele, szczególnie, gdy wsłuchamy się w historie pacjentów. W ich cierpienie, brak zrozumienia, posądzanie o hipochondrię. Często bywa tak, że gdy choroby nie widać na pierwszy rzut oka, to otoczenie ma wątpliwości, czy ona w ogóle jest. Bo jak to? Lekarz mówi, że to nic poważnego, więc nie przesadzaj. Tymczasem okazuje się, że osoby cierpiące na ZJD mają znacznie niższy standard życia, niż osoby chorujące na przewlekłe choroby zapalne jelit.
Co to jest zespół jelita drażliwego?
Według definicji zamieszczonej w jednej z lekarskich biblii, Internie Szczeklika, zespół jelita drażliwego jest najczęstszą (~10% całej populacji) przewlekłą chorobą jelita cienkiego i grubego, objawiającą się bólem brzucha i zaburzeniami rytmu wypróżnień, które nie są uwarunkowane zmianami organicznymi lub biochemicznymi. Przyczyna nie jest znana. U 70%–90% chorych występują zaburzenia psychiczne.
Kto choruje? Niektóre statystyki mówią o 10% populacji Ameryki Północnej i Europy (jak powyższa), inne nawet o 30%. Kobiety chorują dwa razy częściej niż mężczyźni. Dolegliwości najczęściej pojawiają się między 20 a 40 rokiem życia. Okazuje się ponadto, że jest to choroba bardzo kosztowna. Przede wszystkim dla samego pacjenta, który często sam próbuje poprawić swój stan – spora część badań nie jest w ogóle refundowana, a jeśli jest – niekoniecznie lekarz chce lub może dać na nie skierowanie. Koszty generowane przez długotrwałe zwolnienia, częste wizyty na SORze i nawet renty (!!!) cierpiących osób w znaczny sposób obciążają system podatkowy i kieszenie pracodawców. Drogie bywają również nierefundowane leki. Ceny suplementów i probiotykoterapii, która w wielu przypadkach jest zbawienna, powalają na kolana. To wszystko pokazuje, że jest to schorzenie wpływające w istotny sposób na życie społeczne i ekonomiczne.
Patogeneza zespołu jelita drażliwego
Patogeneza zespołu jelita drażliwego jest wieloczynnikowa. Na pojawianie się choroby mają wpływ zarówno czynniki psychologiczne (np. długotrwały niskopoziomowy stres, wpływający na skład mikrobiomu; wstrząsające, nagłe stresy, niekiedy nawet pozytywne; traumy dziecięce, które zmieniają pracę mózgu), socjalne (stres związany z życiem rodzinnym, pracą, sytuacją ekonomiczną), jak i genetyczne (występowanie zespołu jelita drażliwego u spokrewnionych członków rodziny). Czynnikiem zapalnym dla ZJD mogą być także przebyte zakażenia, inne, już występujące choroby czy pomniejsze zaburzenia funkcji różnych organów. W wyniku tych wszystkich okoliczności pojawia się zwiększona przepuszczalność śluzówki jelit, nadwrażliwość trzewna czy zaburzenia motoryki żołądkowo-jelitowej.
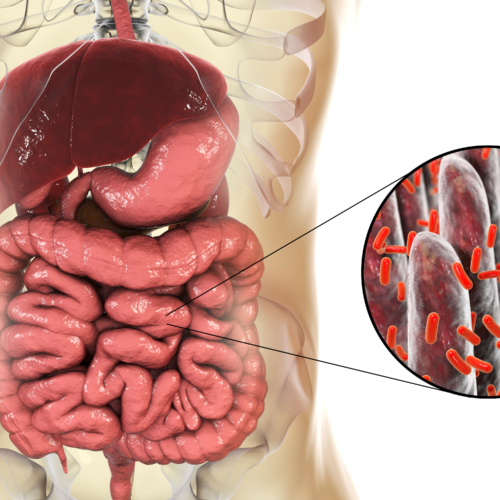
Istotną rolę w pojawieniu się objawów zespołu jelita drażliwego gra również dysbioza układu pokarmowego, która pojawia się z bardzo różnych powodów, między innymi z infekcji jelitowej, nadmiernego stosowania antybiotyków, stresu czy złego odżywiania. Zmiany w składzie mikrobiomu, takie jak zmniejszenie ilości bakterii z gatunku Bifidobacterium oraz Lactobacilus, czy zwiększenie stosunku bakterii tlenowych do beztlenowych, powodują nadmierną aktywację układu odpornościowego. Za tym idzie, subkliniczny stan zapalny. Mikrozapalenia stymulują produkcję cytokin oraz powstawanie nacieków komórkowych, co skutkuje zaburzeniami czucia trzewnego i motoryki układu pokarmowego. Ponadto dowiedziono wielokrotnie, że zmiany nastroju są związane ze zmianami w składzie mikrobioty, a szczególnie częsty u osób z zespołem jelita drażliwego zaburzony stosunek Firmicutes do Bacteriodes skorelowany jest również z depresją i nerwicami. Stres psychologiczny generowany przez obniżony nastrój wpływa z kolei na motorykę układu pokarmowego, jakość bariery jelitowej oraz skład mikrobiomu, i koło się zamyka. Gdy dołożymy do tego informację, że od mikrobiomu zależy również wrażliwość wisceralna oraz funkcjonowanie jelitowego układu nerwowego mamy niemal pełen obraz zaburzeń, wchodzących w skład zespołu jelita drażliwego.
Kryteria diagnostyczne i diagnostyka różnicowa
Wytycznymi, według których ocenia się, czy pacjent cierpi na zespół jelita drażliwego, są Kryteria Rzymskie. Aktualizowane są średnio co 10 lat, ostatnia, czwarta aktualizacja miała miejsce w roku 2016. Według Kryteriów Rzymskich IV, zespół jelita drażliwego można rozpoznać, gdy nawracające bóle brzucha trwają dłużej niż 6 miesięcy, a w ciągu ostatnich 3 miesięcy występuje średnio 1 dzień w tygodniu i ma związek z wypróżnieniem lub zmianą częstotliwości wypróżnień, lub zmianą wyglądu stolca. Zgodnie z tymi kryteriami IBS dzieli się na trzy typy: biegunkowy, zaparciowy i mieszany. Niektórzy autorzy wspominają jeszcze o typie czwartym, nieokreślonym.
Objawów zespołu jelita drażliwego jest naprawdę wiele. Począwszy od tych, które nasuwają się jako pierwsze: zmiana rytmu i jakości wypróżnień, zmiana wyglądu stolca, uczucie niepełnego wypróżnienia, ból przy oddawaniu stolca, ulga po wypróżnieniu, parcie na stolec, wzdęcia, gazy… Kolejnym zestawem dolegliwości są objawy dyspepsji czynnościowej – uciążliwe uczucie pełności poposiłkowej, wczesnej sytości, wzdęcia w górnej części brzucha, nudności poposiłkowe, bóle w nadbrzuszu. Często pacjentom towarzyszy zgaga oraz refluks (niekoniecznie będący wynikiem GERD), a także wspomniane wcześniej zaburzenia psychiczne, które mogą być i skutkiem i częściowo przyczyną.
Ważne jest też, że jest to patologia, która może współistnieć z innymi chorobami układu pokarmowego i nie tylko. Podczas badania pacjenta z podejrzeniem zespołu jelita drażliwego lekarz ma obowiązek ocenić, czy w danym przypadku nie pojawiają się tak zwane objawy alarmowe, które mogą sugerować, że dzieje się coś wymagającego natychmiastowej interwencji. Należą do nich przede wszystkim wystąpienie dolegliwości po 50 roku życia, gorączka, uporczywe wymioty, krwawienie z przewodu pokarmowego (świeża krew po wypróżnieniu, stolec smolisty, dodatni wynik badania na krew w kale), niedokrwistość z niedoboru żelaza, chudnięcie bez przyczyny, objawy pojawiające się nocą, nasilanie się objawów z czasem, nieprawidłowości w badaniu przedmiotowym, a także obciążenie w wywiadzie rodzinnym (celiakia, IBD, nowotwory układu pokarmowego, szczególnie rak jelita grubego).
Poza badaniami specjalistycznymi, pozwalającymi na eliminację wyżej wymienionych chorób (przeciwciała w kierunku celiakii, kolonoskopia, gastroskopia, biopsje, badanie kalprotektyny, żelaza, ferrytyny), warto wykonać jeszcze badania podstawowe takie jak morfologia z rozmazem, OB, CRP, próby wątrobowe i badania tarczycy (TSH, ft3, ft4, przeciwciała, USG), a także test z kału w kierunku przerostu Helicobacter pylori.
Diagnoza: zespół jelita drażliwego – co dalej?
Gdy już zostanie przeprowadzona diagnostyka różnicowa, chory nie cierpi na chorobę trzewną, nieswoiste zapalenie jelit, twardzinę układową, nowotwór jelita grubego, przewlekłe zapalenie trzustki, czy inne skonkretyzowane schorzenie, często otrzymuje etykietkę zespołu jelita drażliwego i na tym szukanie się kończy. Tymczasem okazuje się, co twierdzą sami badacze, że wielu chorym z zespołem jelita drażliwego można skutecznie pomóc, często wykraczając z propozycjami diagnostycznymi poza narzucone schematy. Należy spróbować przewidzieć, w którym kierunku dolegliwości mogą pójść, a także odważnie łączyć fakty z anatomii, fizjologii, mikrobiologii, neurobiologii, psychologii, psychosomatyki i wielu innych dziedzin.
Czego zatem szukać u chorego z diagnozą ZJD? Przede wszystkim wykluczyć trwające, przewlekłe zakażenia grzybicze, pasożytniczne czy choroby odkleszczowe, które potrafią niekiedy generować podobne objawy. Należy również sprawdzić, czy w wywiadzie nie występuje epizod biegunki poinfekcyjnej w wyniku zarażenia np. Campylobacter jejuni czy Clostridium difficile (CDI). Jako ciekawostkę można dodać, że jeśli pacjent podczas CDI doświadcza krwawienia z układu pokarmowego, ma mniejsze szanse na rozwinięcie poinfekcyjnego ZJD niż pacjent, który krwawienia nie doświadczył, ale jego choroba trwała dłużej niż 7 dni, a podczas infekcji pojawiły się nudności, wymioty, bóle brzucha i zaburzenia lękowe. Ponadto okazuje się, że niemal 24% pacjentów, którzy spełniali kryteria biegunkowej postaci IBS okazało się cierpieć na umiarkowaną lub ciężką postać idiopatycznej biegunki związanej z niewchłanianiem kwasów żółciowych (BAD – bile acid diarrhoea). Dodatkowo warto pamiętać, że gdy pacjentem jest dziecko od urodzenia cierpiące na idiopatyczne zaburzenia wypróżniania w kierunku zaparć, warto rozważyć także diagnostykę poronnej postaci choroby Hirschsprunga. Zdarza się, że choroba ta potrafi pozostać niezauważona nawet do okresu wczesnej dorosłości.
Jednak jednym z najczęściej występujących czynników odpowiedzialnych za objawy zespołu jelita drażliwego okazuje się być SIBO, zespół przerostu bakteryjnego w jelicie cienkim. Według różnych źródeł jest od 30 do nawet niemal 84% przypadków ZJD! SIBO towarzyszy także innym chorobom – m.in. celiakii nieodpowiadającej na dietę bezglutenową (50% przypadków), niewydolności zewnątrzwydzielniczej trzustki (30-40% przypadków), mukowiscydozie (56% przypadków), Hashimoto (54% przypadków.
SIBO polega na rozroście zazwyczaj niepatogennych bakterii oraz archeonów w jelicie cienkim, które fermentując niestrawione jeszcze składniki pokarmowe powodują powstawanie gazów, będących źródłem całego spektrum dolegliwości – od wzdęć, refluksu i zmiany rytmu wypróżnień, aż po objawy ogólnoustrojowe, takie jak zespół chronicznego zmęczenia czy depresja. Przyczyną namnożenia się mikroorganizmów (mogą namnożyć się również grzyby, wówczas mamy do czynienia z SIFO), jest zniszczenie lub uszkodzona praca MMC, czyli wędrującego kompleksu mioelektrycznego. Może to być efektem infekcji jelitowej, zrostów pooperacyjnych lub wad anatomicznych w obrębie jelita, a także szeroko pojętych zaburzeń motoryki układu pokarmowego. Najbardziej dostępnym badaniem, które jest w stanie pokazać, czy pacjent cierpi na SIBO, jest wodorowo-metanowy test oddechowy z laktulozą. Przerost bakteryjny leczy się przy pomocy antybiotykoterapii klasycznej i/lub ziół, suplementacji dodatkowej oraz diety.
Gdy wszystkie możliwości, jakie przejdą nam przez głowę, zostaną wyeliminowane, warto rozważyć celowaną probiotykoterapię. Wprawdzie jesteśmy w stanie wyhodować w laboratorium jedynie 20-40% bakterii jelitowych, jednak badanie mikrobiomu i leczenie probiotykami w oparciu o wynik, pozwalają zmaksymalizować efekt zastosowanej terapii.
Czy zespół jelita drażliwego siedzi w głowie?
Wielu cierpiących jest zostawiana samym sobie. Tymczasem zazwyczaj są to niezwykle interesujące przypadki nie tylko z punktu widzenia medycyny, ale także psychologii. Największą tragedią tych chorych jest nadal dominujący wśród lekarzy mit, że zespół jelita drażliwego jest to choroba nieuleczalna, że można pomóc podając jedynie leki objawowe, ewentualnie czekać, aż rozwinie się organiczna choroba, którą będzie można przyporządkować do jakichś kryteriów, że nieznane są przyczyny takiego stanu, że lepiej z takim problemem udać się do psychiatry, ponieważ takie objawy biorą się w ogromnej większości ze stresu.
Nie da się ukryć – coś w tym ostatnim stwierdzeniu jest. Zazwyczaj osoby cierpiące na zespół jelita drażliwego potrzebują pomocy terapeuty lub nawet psychiatry. Często okazuje sie, że podłożem problemów są traumy dziecięce. Chorują też pewne charakterystyczne typy osobowości. Niekiedy objawy nawarstwiają się w wyniku napięcia generowanego przez strach przed nieznaną chorobą, jej ewentualnymi następstwami i nieumiejętność pogodzenia się z nią, co bywa najtrudniejsze dla młodych osób, które niekiedy w wyniku dolegliwości są całkowicie wyłączone z życia społecznego i są pozostawione z takim stanem rzeczy samym sobie. Jednak bezrefleksyjne zwalanie wszystkiego na charakter i przeżycia jest strategią nieodpowiedzialną. Wszystko jedno, co będzie w tej najgłębszej warstwie przyczynowej – nie możemy pomijać aspektów stricte medycznych i powinniśmy, na ile jesteśmy w stanie, pomóc pacjentowi dojść do organicznej przyczyny jego dolegliwości.
Wsparcie pacjenta
Niezwykle ważnym, jeśli nie tak naprawdę najważniejszym elementem diagnostyki i terapii osób z zespołem jelita drażliwego bez względu na przyczynę jest szacunek dla pacjenta i odpowiednie wsparcie podczas realizacji spersonalizowanych zaleceń. Dobra komunikacja, traktowanie pacjenta po partnersku, ze świadomością, że to on jest najbardziej zainteresowaną wyzdrowieniem osobą oraz osobą mającą na wyzdrowienie największy wpływ, nieoceniające pytania, rozmowa na temat oczekiwań chorego, a także wyjaśnienie mu mechanizmów choroby, konsekwencji ich nieprzestrzegania i opisanie procesu leczenia to są podstawowe elementy, które budują zaufanie podopiecznego i w ogromnym stopniu zwiększają szansę na powodzenie terapii.
Artykuł opublikowany również na stronie czasopisma Naturoterapia w Praktyce.
Pozostałe moje artykuły opublikowane w tym czasopiśmie znajdziesz tu.